子どもの喘息について
 空気の通り道となる気道に慢性的な炎症が起こり、気道が腫れて狭窄し、呼吸が苦しくなる疾患です。ヒューヒュー、ゼーゼーといった苦しそうな呼吸をしたり、咳が止まらなくなることもあります。
空気の通り道となる気道に慢性的な炎症が起こり、気道が腫れて狭窄し、呼吸が苦しくなる疾患です。ヒューヒュー、ゼーゼーといった苦しそうな呼吸をしたり、咳が止まらなくなることもあります。
喘息では気道が腫れたり赤くなる炎症が起きていて、この炎症のために気道がいろいろな刺激に対して敏感な状態になります。ここに様々な因子が作用して気道が狭くなり、空気の通りが悪くなり、喘息症状が引き起こされます。
気道炎症によって気道の組織の一部が傷つくと、身体は傷ついた部分を治そうとします。傷の程度が軽ければ元のように戻りますが、発作を繰り返すと傷が元に戻らずに呼吸機能が低下します。
喘息発作は早く見つけて速やかに治療をすることが大切です。また、発作のある時だけではなく、根気強く長期的に治療を続ける必要のある疾患です。適切な治療により、中学校入学ごろまでには治るケースが多いので、気になる症状のある方は、一度ご相談ください。
よくある症状
喘息にみられる症状としては以下のような症状があります
- ヒューヒュー、ゼーゼー
- 夜に咳で寝られない
- 明け方に咳で目が覚める
- 咳き込んで嘔吐してしまう
- 運動するとゼーゼーする
- 息苦しい
- ほこりや煙を吸うと咳が出る
- 横になるより座っている方が楽
- 笑うと咳が出る
喘息発作の診断
 問診にて詳しい症状、発作の頻度、発作の誘因があるか、本人や家族のアレルギーの有無、生活環境などについて確認します。また、喘息に特徴的である、咳、喘鳴、呼吸困難といった症状があるか、感染症、アレルゲン、季節、気候変動、運動などが関係していないかも確認します。
問診にて詳しい症状、発作の頻度、発作の誘因があるか、本人や家族のアレルギーの有無、生活環境などについて確認します。また、喘息に特徴的である、咳、喘鳴、呼吸困難といった症状があるか、感染症、アレルゲン、季節、気候変動、運動などが関係していないかも確認します。
そして血液検査や皮膚テスト(プリックテスト)、胸部X線撮影、呼吸機能検査、呼気一酸化窒素測定などを行い、総合的に喘息の診断をつけます。
喘息が悪化する要因
気管支喘息を患っている子どもの大半は、花粉やダニなどのハウスダストのアレルギーを持っていると言われており、アレルゲンへの接触によって喘息の症状は悪化します。
その他、喘息の悪化要因としては、感染症、ストレス、タバコ・花火・お香などの煙、低温の空気、気圧変化などが挙げられます。
喘息の予防には、悪化要因を極力避けることが大切です。
アレルゲン
花粉、ダニ、カビ、虫の死骸や糞、ペットの毛やフケ、衣類などの繊維といったアレルゲンが呼吸などで体内に取り込まれると、気道にアレルゲンが付着してアレルギー症状が起こります。
定期的に部屋を掃除するなどして、アレルゲンとなるべく接触しないような環境を作ることが大切です。また、アレルゲンは血液検査によって確認することができますので、ぜひご検討ください。
感染症
風邪を引くと、ウイルス感染によって上気道とその周辺に炎症が起こり、喘息発作が起こることがあります。
運動
運動によって呼吸が早くなると、口呼吸が多くなります。そして、口呼吸によって入った冷えた空気が気道に触れることで喘息発作が起こることがあり、運動誘発喘息と呼ばれています。軽めの運動では発作が起こることは稀ですが、長時間のランニングなどが原因となることがありますので、注意が必要です。特に、冬場の空気は冷たく乾燥しているため、運動誘発喘息の誘発リスクが高まります。
運動誘発喘息の経験がある方でも、運動をすること自体は問題ありません。患者様の状態を考慮して、運動のないように多少の制限を設ける場合がありますが、発作の予防治療に継続的に取り組むことで次第に制限は緩和されていきます。
気候
温度や湿度、気圧の変化が原因となって、喘息発作が起こることがあります。例えば、台風による気圧の変化、冬の寒い時期に室内から外に出る、寒くて乾燥している、昼夜の寒暖差が激しいなどが原因となると言われています。
大気汚染物質
気管支喘息を患うと気管支の粘膜に慢性的な炎症が起こり、粘膜が過剰に反応してしまう状態となります。そういった状態で大気汚染物質が気道に入り込むことで、喘息発作が起こる場合があります。
特に、花粉、PM2.5、花火・タバコ・お香などの煙といった空気中の物質が発作の原因となり得ますので、注意が必要です。ご家族の中に喘息発作の患者様がいる場合、家庭内での喫煙は絶対にお控えください。また、外で喫煙した際にも呼気に発作を誘発する物質が含まれている恐れがありますので、喫煙後は一定の時間を開けてから部屋に戻るようにしてください。
心因・ストレス・疲労・睡眠不足など
過度なストレス、寝不足、疲労が原因となって、喘息発作が起こる場合があります。
喘息の検査
当院で行うものには、血液検査、呼吸機能検査、呼気中一酸化窒素濃度(FeNO)測定があります。
血液検査
ダニや花粉などに対するアレルギーを起こす抗体(IgE抗体)があるかを調べることでアレルギー体質があるかを確認します。ただし血液検査だけで喘息と診断することはできません。
呼吸機能検査(フローボリューム曲線)
気道がどのくらい狭くなっているかを調べます。力いっぱい息を吸い込んでから、一度に思いきり吐き出す検査です。正常では思いきり吸い込んだ息は1秒間で吐き出すことができますが、気道が狭くなっていると全部吐き出すにはもっと時間がかかります。これを利用して、気道の狭窄の程度を調べます。
少し難しい検査なので、小学生くらいから可能な検査となります。
呼気中一酸化窒素濃度(FeNO)測定
喘息で起こっている気道の炎症では、一酸化窒素(NO)が作られることがわかっています。呼気中のNOを測定することで、炎症の程度を見ることができます。
喘息の治療
喘息治療の目標は、「症状がない状態を保って普通の生活を送ること」、「肺機能が正常であること」です。
喘息の予後には「治癒」と「寛解」という状態があります。寛解は、薬を使わなくても症状が出ない状態、治癒は、薬をやめてから5年以上症状がない状態をいいます。
治療によって症状が落ち着いても、すぐに治療を中断せずに、定期的に受診して呼吸機能検査などで喘息の状態を適切に評価しながら、治療を継続することが、将来の治癒につながります。
具体的には、症状を抑制する発作治療薬と、発作予防のための長期管理薬の使用がメインとなります。
発作予防のための長期管理薬(コントローラー)
吸入ステロイド薬やロイコトリエン受容体拮抗薬があります。 治療を開始する時は、年齢や喘息の重症度に応じて、治療のステップを選択します。治療開始後は、定期的に喘息の状態を評価する必要があります。
喘息発作の予防のためには、症状が落ち着いている時期でも継続的に治療に取り組むことが大切です。定期的に受診していただき、喘息のコントロール状態や、悪化原因の有無によって、治療の程度を上げたり下げたり調整をします。
よくある質問
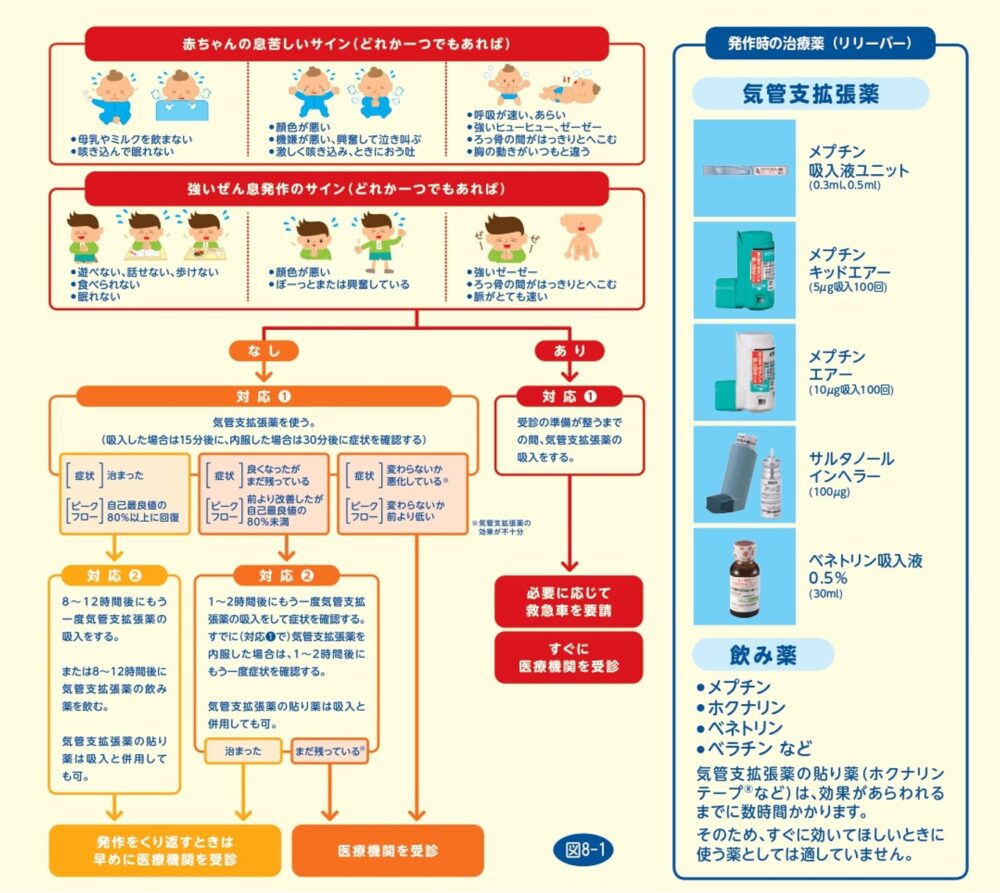
受診の目安を教えてください。
発作時用に処方されている吸入薬や内服薬を使用しても、効果がみられない時は、あまり我慢するのは危険です。
- 呼吸が荒い、肩で息をしている時、肋骨の下がペコペコするような呼吸の時、横になって寝られないなどは、とても苦しいサインです。
- 吸入薬を使っても改善しない時や、一旦収まった後に2~3時間以内にまた苦しくなった場合は速やかに受診しましょう。
- 吸入薬で症状が一旦収まってもまた苦しくなった時、もう一度吸入して良くなっても翌朝には受診しましょう。
- 唇の色が悪い、呼びかけても反応が悪い時は救急車ですぐに受診してください。
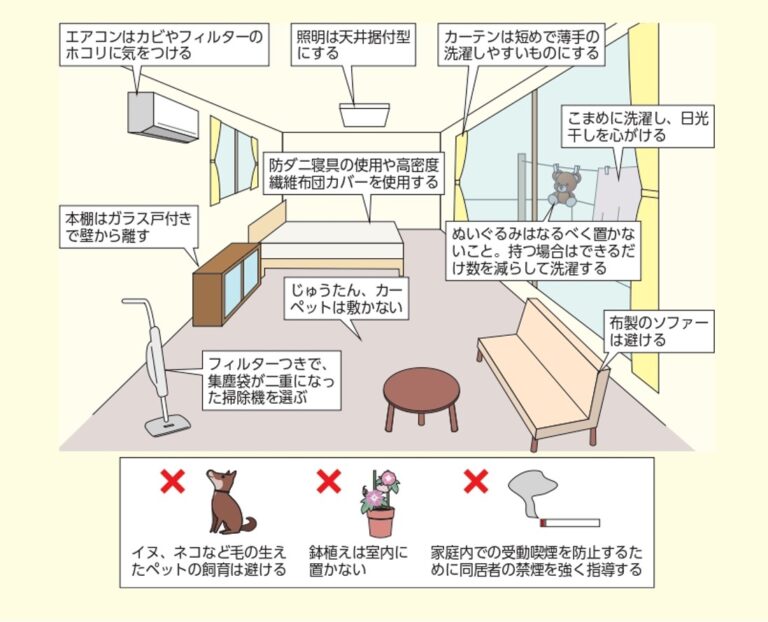
日常生活で気をつけるポイントはありますか?
喘息の原因で一番多いのは、室内のほこりやハウスダスト、ダニです。こまめな掃除や換気が大切です。
- 室内をこまめに掃除しましょう。
- 室内はこまめに換気をして空気の入れ替えをしましょう。
- 絨毯やカーペット、ぬいぐるみなどはほこりやダニの温床となるため、できるだけ避けましょう。
- 寝室のほこりや寝具は特に気を付けたいポイントです。シーツ、まくらカバー、かけ布団カバーはこまめに取り替えます。布団は天日干ししてください。できればダニ防止シーツを使うと良いでしょう。
吸入ステロイドの副作用が心配です。
ステロイドの内服薬と違い、気道にのみ局所的に作用するため、副作用の心配はほぼありません。ただし、吸入ステロイド薬の一部が口腔内に残ってしまうと、稀に声がれやのどの違和感、口腔内のカビ(カンジダ症)が生じるリスクがあるので、吸入後は必ず、うがい(小さなお子さんは、飲水で良い)をしましょう。
アトピー性皮膚炎や食物アレルギーなどの他のアレルギーと小児喘息の関連性はありますか?
アレルギー体質の子どもの方が小児喘息の発症リスクが高いと考えられており、アトピー性皮膚炎や食物アレルギーなどを併発することもよくあります。
なお、アレルギー体質の子どもは、乳児期にアトピー性皮膚炎や食物アレルギー、幼児期に喘息やアレルギー性鼻炎など、成長に伴って連鎖的に発症していく傾向にあるという「アレルギーマーチ」といった考え方もあります。
咳や発作がなくなったので薬はをやめても良いですか?
咳や喘息発作の自覚症状が出ていなくても、気管支の炎症が残っていることがあります。治療薬の減薬や中止の判断は、問診や診察、呼吸機能の検査などを総合的に判断して行いますので、自己判断で治療を中断せず、指示があるまで継続していただくことが大切です。
喘息の症状がコントロールされているか自分で把握する方法はありますか?
独立行政法人環境再生保全機構のHPに掲載されている「JPACコントロールテスト」によって、簡単に確認することが可能です。これは、喘息の現在のコントロール状態と重症度について把握できる質問用紙となっており、客観的に患者様の現状を確認することが可能です。当院でも、喘息患者さんの状態を把握するために、診察時にこの質問用紙を用いてコントロール状態の評価の参考にしています。
親に喘息の既往があると、子どもも喘息になりやすいですか?
アレルギー体質には遺伝的な要素があり、例えば両親が喘息の場合、その子供が喘息を発症する確率は3〜5倍高いと報告されています。喘息に限らず、家族にアレルギー疾患の方がいると、喘息を発症するリスクが高いことがわかっているため、家族のアレルギー歴を問診でお聞きします。
小児喘息を患っている子どもは運動を制限した方が良いでしょうか?
症状が出ている時期は別として、落ち着いている時期であれば制限する必要はありません。
症状が落ち着いている時期でも運動がきっかけとなり喘息発作が起こる(運動誘発喘息)タイプの喘息もあります。運動がきっかけで息苦しさや咳、喘息発作の症状がある方は一度ご相談ください。
吸入を根気強く継続できないのですが、良い方法はありますか?
子どもにとっても親にとっても、吸入治療を長期間継続していくことは簡単ではありません。まずはお子さん自身に治療の目的や意義を理解してもらうことも大切です。当院ではご両親だけではなく、お子さん自身にもわかりやすいように、病気や治療の説明を丁寧に行います。
また治療を日常生活の中でルーチン化したり(吸入の時間やタイミングを固定して習慣化する、薬を視界に入りやすいところに置き忘れないようにするなど)、吸入ができたらご褒美シールを貼るなど、子どもが楽しんで取り組めるような工夫も有効です。いろいろなコツをお伝えしますので、うまくいかない時にはぜひご相談ください。